 ChrisChrisW/Getty Images
ChrisChrisW/Getty Images Alison Ripa, 59, uit Sterling, MA, betaalde een prijs voor het negeren van de pijn in haar linkerknie. Toen ze een tiener was, had ze hem zwaar geblesseerd tijdens een softbalwedstrijd. Gewonde gewrichten zijn later in het leven vaak kwetsbaarder voor artrose, en ja hoor, de ziekte ontwikkelde zich decennia later in Ripa's knie. 'Mijn man, mijn zoon en mijn dochter zeiden allemaal hetzelfde: 'Je knie staat in een permanent gebogen positie en je bent ellendig', zegt ze. 'Ik voelde me niet goed en iedereen om me heen had er last van.' Toch verzette ze zich tegen een gewrichtsvervangende operatie: 'Ik heb de neiging om pijn op een laag pitje te zetten en het gewoon op te zuigen.' (Hier zijn 6 dingen die uw gewrichtspijn u probeert te vertellen.)

Alison Ripa, 59, uit Sterling, MA, wenste dat ze niet zo stoïcijns was geweest over de pijn in haar artritische knieën.
Alison Ripa
Ripa stelde de knievervangende operatie met 3 jaar uit, en liet het uiteindelijk in 2010 uitvoeren. Door het lange wachten moest ze langer revalideren: het kostte 9 maanden van rigoureuze dagelijkse oefeningen om haar knie na de operatie recht te trekken. Drie jaar later, toen Ripa's rechterknie zich ontwikkelde artrose , ze wist dat ze het zich niet kon veroorloven om het te negeren en regelde meteen een gewrichtsvervanging. Als gevolg hiervan was haar herstel van de tweede procedure sneller en gemakkelijker.
Tegenwoordig zijn heup- en knievervangende operaties, arthroplastieken genaamd, hard op weg de meest voorkomende electieve operaties in de VS te worden. Jaarlijks worden meer dan 1 miljoen gewrichtsvervangingen - waarbij een deel van een natuurlijk gewricht wordt verwijderd en vervangen door een prothese - uitgevoerd, naar schatting 440.000 heupvervangingen en meer dan 700.000 knievervangingen.
Miljoenen Amerikanen leven nu met een kunstmatige knie of heup. Geschat wordt dat tegen 2030 het aantal heupvervangingen dat elk jaar wordt gedaan bijna zal verdubbelen en dat het aantal knievervangingen met bijna 700% zal toenemen naarmate de bevolking ouder wordt en meer mensen later in hun leven actief willen blijven. Bijna al deze operaties, zoals die van Ripa, worden uitgevoerd om schade door artrose te herstellen.
Wanneer deze op het 'juiste' moment wordt uitgevoerd, heeft de operatie een succesvolle staat van dienst voor het herstellen van pijnvrije mobiliteit. De truc is echter, voor zowel artsen als hun patiënten, om die tijd vast te stellen. (Dit is wat er gebeurt als een gewrichtsvervangende operatie misgaat.)
EEN VRAAG VAN WANNEER?
Naar schatting 55 miljoen Amerikanen hebben artritis, een ziekte waarbij gewrichtskraakbeen degenereert, wat meestal pijn en stijfheid veroorzaakt. Artrose, de meest voorkomende vorm, treft meestal de heupen, knieën, handen en voeten. In de vroege stadia kan het worden behandeld met vrij verkrijgbare en voorgeschreven ontstekingsremmende medicijnen, spierversterkende oefeningen en steroïde-injecties.
Artsen adviseren gewoonlijk gewrichtsvervangende chirurgie als laatste optie voor patiënten met artrose, nadat andere behandelingen niet langer effectief zijn en de pijn ondraaglijk is of de mobiliteit ernstig beperkt is. Op dat moment verwijst de arts die de artritis heeft behandeld de patiënt door naar een chirurg voor een consult om te zien of een operatie wordt aanbevolen.
Hoewel het proces eenvoudig klinkt, is het dat allesbehalve. Ten eerste zijn er geen overeengekomen richtlijnen om huisartsen en hun patiënten te helpen die beslissing te nemen. Gespecialiseerde medische organisaties zoals de American Academy of Orthopaedic Surgeons hebben richtlijnen om hun leden te helpen patiënten te adviseren over de timing van een operatie tijdens een consult. Maar vóór dat punt zijn er geen normen om de medische gemeenschap in het algemeen - de internisten en huisartsen die veel gevallen van artrose behandelen - te helpen begrijpen welke mate van gewrichtsbeschadiging, pijn of beperking in dagelijkse activiteiten de signalen van de juiste moment om een patiënt te adviseren een operatie te overwegen.
HEUPVERVANGENDE CHIRURGIE: DE BASIS
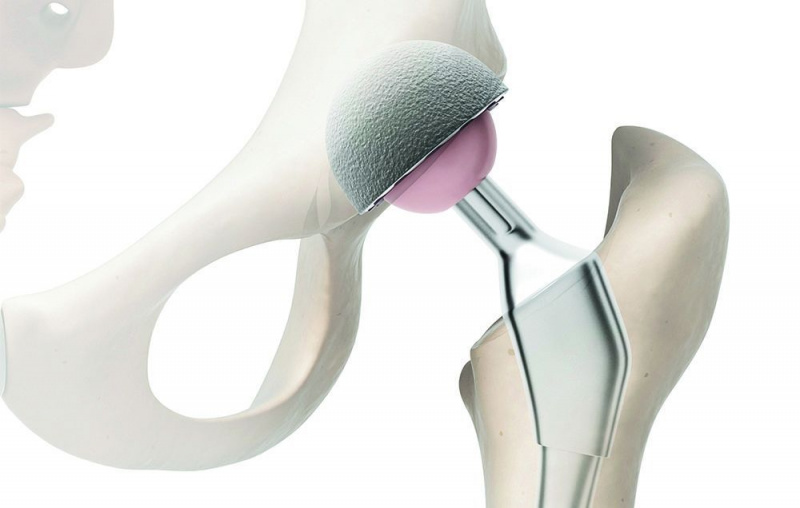 SEBASTIAN KAULITZKI/Getty Images
SEBASTIAN KAULITZKI/Getty Images HOE HET GEDAAN WORDT: Een chirurg verwijdert de bal en de kom van de heup en vervangt deze door een kunstmatige kom plus een bal op een metalen steel. De stengel wordt in de bovenkant van het dijbeen geplaatst, dat wordt uitgehold met een boor. Een voering zorgt ervoor dat de nieuwe bal soepel in de nieuwe koker glijdt. De chirurg kan een spier doorsnijden met behulp van een anterieure (van voren), laterale (van de zijkant) of posterieure (van de achterkant) benadering, waarbij een kleine of grote incisie wordt gemaakt. (Hier zijn 9 dingen die niemand je vertelt over het krijgen van een heupprothese .)
PIJN/HERSTEL: De duur van het verblijf in het ziekenhuis varieert van 1 dag in een ambulant chirurgisch centrum tot meerdere dagen, afhankelijk van de mate van artrose, leeftijd, gezondheidstoestand en meer. Postoperatieve zorg omvat minimaal 1 week fysiotherapie, thuisoefeningen, dagelijks wandelen en pijnstillers indien nodig.
Bekijk de ongelooflijke resultaten die je krijgt door 30 minuten per dag te wandelen:
NAAR SCHATTING ZAL HET VERVANGEN VAN DE HEUP BIJNA DUBBEL ZULLEN VERVANGEN EN HET VERVANGEN VAN DE Knie ZAL TEGEN 2030 MET BIJNA 700% toenemen.

Nicole Dorsey ontwikkelde in haar vroege jaren 40 artritis in beide heupen. Nerveus over de operatie, wachtte ze tot ze mank liep van de pijn voordat ze haar gewrichten liet vervangen.
José MandojanaNicole Dorsey, een 53-jarige copywriter in Orange County, CA, vindt dat ze te lang heeft gewacht met de operatie, ook al was ze pas 45 toen ze haar eerste heupprothese kreeg. Met haar sterke familiegeschiedenis van artrose was het niet verwonderlijk dat haar heupen al op jonge leeftijd pijn begonnen te doen.
Tegen de tijd dat ze in 2007 43 werd, was de pijn in haar rechterheup van draaglijk naar pijnlijk geworden. Ze nam vijf keer per dag ontstekingsremmende medicijnen om het hoofd te bieden en ging voor diepe weefselmassage en acupunctuur. Toch werd de pijn ondraaglijk. 'Ik zou kunnen hinken, maar niet normaal lopen', zegt ze. Ze moest stoppen met sporten en yogales geven. (Als u last heeft van ontstekingen en pijn, kunt u dit ontstekingsremmende dieet overwegen.)
De dokter van Dorsey vertelde haar dat de ziekte het dempende kraakbeen in haar heup had weggesleten en bot tegen het bot wreef. Doodsbang dat de operatie haar mobiliteit zou verslechteren of ervoor zou zorgen dat ze maanden later minder actief zou worden, volhardde Dorsey tot 2009, toen ze zich er uiteindelijk bij neerlegde om haar heup te laten vervangen. Ze is blij dat ze het deed. 'Ik kon snel weer sporten en yogales geven', zegt ze. 'En zes maanden na de operatie voelde ik me geweldig - hardlopen, yoga doen, lunges doen, de werken.' (Open je heupen en voel de rek met deze 12 yogahoudingen.)
Vijf jaar later, toen artritis Five Dorsey's linkerheup net zo pijnlijk werd als haar rechter, aarzelde ze niet om een nieuwe vervanging te krijgen. Hoewel het herstel de tweede keer langer en moeilijker was, is Dorsey's enige spijt, zegt ze, net zo lang te wachten met het vervangen van haar eerste heup. 'Als ik de artritis negeerde, beschadigde ik mijn eigen dijbeen en sneed ik weg wat er nog over was van het bot waar het verbinding maakt met het gewricht', zegt ze.
Veel patiënten, zoals Dorsey, zijn bereid de pijn te verdragen omdat ze bang zijn voor de operatie zelf - en vaak voor de pijn en de herstelperiode daarna. Andere patiënten, vooral jongere patiënten, kunnen de operatie uitstellen omdat ze de kans willen verkleinen dat het gewricht opnieuw moet worden vervangen - de meeste prothesen gaan ongeveer 20 jaar mee.
Chirurgen willen dat meer patiënten beseffen dat wachten gevaren met zich meebrengt. 'Het vervangen is moeilijker wanneer artritis verder gevorderd is, omdat er meer misvormingen en meer botverlies zijn', zegt Michael Mont, voorzitter van de afdeling orthopedie van Cleveland Clinic. 'En je functie verslechtert, waardoor revalidatie moeilijker wordt.'
In feite kan wachten betekenen dat u na de operatie beperkter kunt eindigen. 'Zeg niet tegen jezelf dat het gewoon bij het ouder worden hoort', zegt Fiona Webster, universitair hoofddocent aan de Dalla Lana School of Public Health van de Universiteit van Toronto. 'Het is heel belangrijk om die gesprekken vroeg te voeren.'
Maar te vroeg geopereerd worden is ook problematisch. Ongeveer een derde van de knievervangingen die in één onderzoek werden onderzocht, werd ongepast vroeg uitgevoerd, en de mensen met minder ernstige artrose hadden niet zoveel baat bij de operatie als degenen met meer beschadigde knieën. Een tweede onderzoek onder bijna 7.500 mannen en vrouwen met artrose vond ook dat degenen met relatief milde symptomen slechts minimaal baat hadden bij een vervangende operatie. De uitdaging, voor artsen en patiënten, is het vinden van de juiste plek voor een operatie, wanneer de ziekte zo ver gevorderd is dat nieuwe gewrichten een dramatische verbetering zullen brengen, maar niet zo geavanceerd dat schade aan de gewrichten en spieren de operatie en het herstel minder succesvol zullen maken.
HET PROBLEEM MET PIJN
Een voor de hand liggende factor bij het kiezen van de timing voor een operatie is hoeveel pijn de persoon heeft, maar dat is niet altijd een betrouwbare indicator. Om te beginnen correleert de mate van pijn niet altijd met de mate van gewrichtsschade. Een röntgenfoto kan ernstige schade laten zien bij iemand die zich slechts licht ongemakkelijk voelt of heel weinig schade bij iemand die bijna constante pijn ervaart, zegt Patricia Franklin, een professor in de afdeling orthopedie en fysieke revalidatie aan de University of Massachusetts Medical School . En aangezien pijnperceptie en tolerantie individueel zijn, kan de ergernis van de een de pijn van de ander zijn.
'Ik heb nooit pijn gevoeld', zegt Sarah Robins, 62, die in New York woont en in 2016 haar heup heeft laten vervangen vanwege een combinatie van artrose en heupdysplasie, een aangeboren of ontwikkelingsafwijking van het heupgewricht. 'Lopen en bewegen kon onhandig zijn, maar het was nooit pijnlijk.' Op de röntgenfoto's van Robins was bot-op-botcontact te zien en haar orthopedist vertelde haar dat ze een nieuw gewricht nodig had. Maar omdat ze geen pijn ervoer, wachtte ze 4 jaar voordat ze terugkeerde naar de chirurg.
KNIEVERVANGENDE CHIRURGIE: DE BASIS
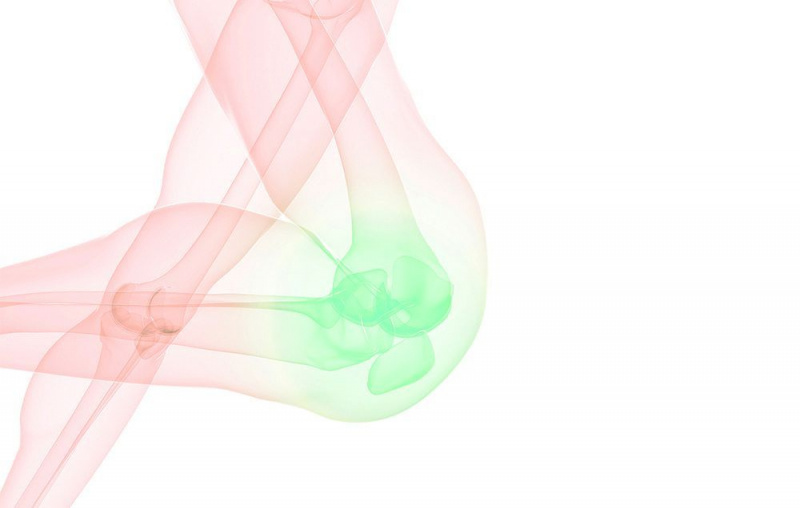 Eraxion/Getty Images
Eraxion/Getty Images HOE HET GEDAAN WORDT: Om een nieuwe knie te krijgen, een scharniergewricht, vervangt een chirurg het uiteinde van het dijbeen door een metalen omhulsel en het uiteinde van het grotere onderbeen door een stuk gekanaliseerd plastic met een metalen steel. Onder het knieschijfoppervlak kan een plastic schaaltje worden geplaatst; ligamenten, die de knie stabiliseren, kunnen ook worden vervangen.
PIJN/HERSTEL: Fysiotherapie na de operatie is vereist, evenals dagelijkse lichaamsbeweging gedurende ten minste 3 tot 6 maanden. De duur van de revalidatie hangt af van verschillende factoren, waaronder hoe ernstig de artritis was voor de operatie. Pijn kan intens zijn; ijsvorming kan helpen, en het huren van een ijsmachine wordt vaak aanbevolen.
'DE ARTS WEET OF ER ARTRITIS IS, MAAR DE PATINT IS DE LOGISCHE PERSOON OM DE TIJD TE REGELEN.'
Het kostte Robins' man om erop te wijzen dat ze was gestopt met wandelen, fietsen en actief zijn voordat ze het zelf merkte. 'Ik zou denken, oh, na het werk ga ik de thee halen die ik lekker vind en naar huis lopen, maar dan zou ik denken, nee, ik wil niet zo ver lopen, ook al was het maar negen blokken ', zegt Robins.
Een andere factor was dat haar knie haar begon te storen: 'Het zette me aan het denken: het is onmogelijk om zo'n heup te hebben die andere dingen niet beïnvloedt.' Tegen de tijd dat Robins werd geopereerd, waren de spieren rond haar heup verslechterd, wat haar herstel vertraagde. Ze had twee rondes fysiotherapie na de operatie, de tweede om te gaan met rugpijn veroorzaakt door spierverlies in haar dijen en bilspieren. 'Ik waardeer het dat de chirurg me niet in de procedure heeft geduwd,' zegt ze, 'maar ik wou dat ik had geweten dat door wachten mijn spieren langzaam zouden atrofiëren.'
GEZAMENLIJKE BESLISSINGEN
Hoe kunnen patiënten, gezien alle onzekerheden rond gewrichtsschade, weten wanneer ze voor een consult moeten gaan en artsen weten wanneer ze een operatie moeten aanbevelen? 'Ik vraag patiënten om hun beslissingen te nemen op basis van hoe verzwakt hun leven is en of de risico's van de procedure lager zijn dan de potentiële voordelen die we voor hen schetsen', zegt William Jiranek, hoogleraar orthopedische chirurgie aan de Virginia Commonwealth University. Hij voegt eraan toe dat er nu minder risico is dan vroeger dat het nieuwe gewricht verslijt of losraakt, wat indruist tegen het oude advies dat het het beste is om vervangende operaties zo lang mogelijk uit te stellen om herhalingsprocedures te voorkomen.
Verbeteringen in kunstmatige gewrichten zijn een reden achter de toenemende frequentie van deze operatie bij jongere patiënten (hogere lichaamsgewichten, die de gewrichten belasten, zijn een andere). Tussen 2000 en 2009 steeg het totale aantal knievervangingen met meer dan 120%: 188% voor mannen en vrouwen van 45 tot 64 jaar en 89% voor mensen van 65 tot 84 jaar. In dezelfde periode steeg het aantal heupvervangingen in totaal met 73%— 123% voor 45- tot 64-jarigen en 54% voor 65- tot 84-jarigen.
Franklin en haar collega's van de University of Massachusetts Medical School ontwikkelen een online beslissingstool om artsen en patiënten te helpen beslissen wanneer de tijd rijp is voor gewrichtsvervanging. De tool, waarvan ze hopen dat deze in 2019 klaar zal zijn, stelt vrouwen die een operatie overwegen in staat om hun symptomen te vergelijken met die van anderen. Franklin is er vast van overtuigd dat de patiënt de beslissing moet nemen. 'De dokter weet of er artritis is', zegt ze, 'maar de patiënt is de logische persoon om de timing te bepalen.'
Tot er meer gestandaardiseerde richtlijnen beschikbaar zijn, blijft de beslissing een individuele. 'Mijn filosofie is dat je eerst veel niet-operatieve dingen probeert om een gewrichtsvervanging te voorkomen, zolang je maar goed functioneert', zegt Mont van Cleveland Clinic. En als je alle andere mogelijkheden hebt uitgeput, niet goed kunt rondkomen of de pijn niet kunt verdragen, is het tijd om na te denken over het inruilen van je natuurlijke gewricht voor een bionische.
ALS U NOG NIET KLAAR BENT VOOR EEN CHIRURGIE DOEN Blijf (of word) actief. Spierzwakte verergert gewrichtspijn. Aerobics en oefeningen om de spieren die de knieën of heupen ondersteunen te versterken, kunnen pijn helpen verlichten, en rekken kan stijfheid helpen voorkomen. NSAID's gebruiken . Ontstekingsremmende medicijnen zoals ibuprofen (Advil of generieke geneesmiddelen) en naproxen (Aleve of generieke geneesmiddelen) kunnen pijn en ontstekingen helpen verlichten en uw functioneren op korte termijn verbeteren. Maar vermijd langdurig gebruik, wat kan leiden tot maagbloedingen en hoge bloeddruk. Topische NSAID's kunnen verlichting bieden, minus de GI-problemen. Probeer een injectie met steroïden. Volgens recent onderzoek kan het kniepijn en zwelling tot 6 maanden verminderen. Een injectie kan ook werken bij heupartrose. NIET DOEN Heb hyaluronzuur injecties. Net als bij een smeermiddel, zijn deze injecties niet effectief gebleken. Krijg artroscopie van de knie. Een recensie in de BMJ ontdekte dat deze procedure, waarbij artsen knieproblemen diagnosticeren en behandelen met een camera en instrumenten via een kleine incisie, een minimale pijnvermindering tot 3 maanden oplevert en geen blijvende pijnverlichting of verbetering van de mobiliteit. |




